Notfälle von A-Z
Alkoholvergiftung
Die Alkoholvergiftung (Alkoholintoxikation) ist die häufigste Vergiftung. Die Beschwerden hängen von der Blutalkoholkonzentration (BAK) ab. Hinzu kommen individuelle Faktoren wie Körpergewicht, Müdigkeit, Hunger sowie die zusätzliche Einnahme von Drogen oder Schmerz- und Beruhigungsmitteln. Männer haben in der Regel eine höhere Alkoholtoleranz als Frauen.
Anzeichen und Beschwerden
Die Alkoholeffekte sind stark dosisabhängig und umfassen:
- Übelkeit und Erbrechen
- Alkoholgeruch der Ausatemluft
- Übertriebene Fröhlichkeit oder Aggressivität
- Unkoordinierte Bewegungen und Sprachstörungen („Lallen“)
- Unfähigkeit, Gefahren (vor allem im Straßenverkehr) richtig einzuschätzen
- Verminderung der Schmerzempfindlichkeit
- Bei schwerer Alkoholvergiftung Bewusstlosigkeit und vollständige Erinnerungslücken („Black out“).
Maßnahmen
- Ist der Betroffene mindestens 10 Jahre alt und bei vollem Bewusstsein, ist es sinnvoll, durch lauwarmes Salzwasser (1 EL Salz auf 1 Glas Wasser) Erbrechen zu provozieren, notfalls auch durch Finger-in-den-Hals-stecken
- Kopf (zur Ernüchterung) unter Wasser halten oder feuchte Lappen auf die Stirn legen.
Bei schwerer Alkoholvergiftung mit Bewusstseinsstörungen:
- Betroffenen in stabile Seitenlage bringen und nicht alleine lassen
- Notarzt rufen.
Allergischer Schock
Bei Allergien reagiert das Immunsystem mit überstarken Abwehrreaktionen auf Stoffe, die normalerweise nicht schädlich sind. Die stärkste Form einer Allergie ist der allergische Schock (anaphylaktischer Schock), bei dem das Allergen das gesamte Kreislaufsystem durcheinander bringt. Die im Rahmen der allergischen Reaktion ausgeschütteten Botenstoffe erweitern alle Blutgefäße zur gleichen Zeit, der Blutdruck fällt rapide, das Blut versackt in Armen und Beinen und der Betroffene gerät in einen lebensbedrohlichen Schockzustand.
Anzeichen und Beschwerden
- Schneller, flacher Puls
- Rasche Atmung
- Blasse, kaltschweißige Haut
- Teilnahmslosigkeit, in schlimmen Fällen sogar Bewusstlosigkeit.
Maßnahmen
Vermuten Sie einen allergischen Schock, rufen Sie als Erstes den Notarzt.
Ist der Betroffene bei Bewusstsein und liegt eine normale Atmung vor, bringen Sie ihn in die Schocklage und verhindern Sie durch Zudecken Wärmeverlust. Bei Atemnot lockern Sie die Kleidung des Betroffenen und bringen ihn in die Oberkörperhochlage.
Hat der Betroffene Medikamente für den Notfall verordnet bekommen (etwa Adrenalin bzw. Epinephrin zur Selbstinjektion bei Notfällen), so verabreichen Sie das Medikament.
Arzneimittelvergiftungen
Beim Selbstmordversuch nehmen Betroffene meist eine Überdosis Medikamente (Schlaftabletten) zu sich, häufig in Kombination mit viel Alkohol. Bei rechtzeitiger Einweisung ins Krankenhaus (Auspumpen des Magens) kann der Mensch gerettet werden. Bedrohlich sind aber Vergiftungen mit einigen Schmerzmitteln wie z. B. Paracetamol (Ben-u-ron®).
Anzeichen und Beschwerden
- Bewusstseinstrübung, Bewusstlosigkeit
- Atem- und Kreislaufstörungen
- Übelkeit, Erbrechen, Durchfälle
- Komaähnlicher Tiefschlaf
- Unkoordiniertes Sprechen und Lallen.
Maßnahmen
- Notarzt rufen
- Giftreste sicherstellen und ins Krankenhaus mitgeben.
Helfen auch bei Suizidversuch?
Auch bei einem Selbstmordversuch besteht die Pflicht, Erste Hilfe zu leisten. Einen Menschen, der beschlossen hat, mit seinem Leben Schluss zu machen, aus seinem Koma zu reißen, ihm den Magen auszupumpen und auf einer geschlossenen psychiatrischen Station unterzubringen – verstößt das nicht gegen das Selbstbestimmungsrecht eines jeden Menschen?
Die Frage ist berechtigt, aber die Rechtsprechung geht davon aus, dass ein Selbstmordwilliger seine Tat nicht bis zum Ende durchführen will und fordert deshalb das Recht, ja die Pflicht, auf lebensrettende Maßnahmen im Sinne einer „Geschäftsführung ohne Auftrag“. Dies entspricht auch der Lebenserfahrung. Die meisten Menschen, die einen Selbstmordversuch überlebt haben, sind – nach einer gewissen Zeit – dankbar dafür, gerettet worden zu sein.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Augenverletzungen
Am häufigsten entstehen Augenverletzungen durch einen Schlag gegen den Augapfel, durch Fremdkörper im Auge oder durch Chemikalien, die ins Auge geraten.
Die meisten im Haushalt verwendeten Chemikalien wie Haushaltsalkohol, Seife, Terpentin oder Öle reizen das Auge zwar stark, aber nur kurzzeitig. Gefährlich sind vor allem Säuren und Laugen wie WC-Reiniger oder Kalk.
Anzeichen und Beschwerden
- Andauernde Schmerzen im Auge oder bei Augenbewegungen
- Das Auge juckt, tränt, ist gerötet oder getrübt.
- Verschwommene Sicht
- Die Pupillen sind ungleich groß oder nicht mehr rund.
- Geschwollene Lider.
Maßnahmen
Befindet sich der Fremdkörper im Augenwinkel, so entfernen Sie ihn mit dem Zipfel eines sauberen Taschentuchs. Befindet sich der Fremdkörper unter dem Lid, soll der Betroffene weit nach oben und unten blicken. Sieht er nach oben, ziehen Sie das Unterlid nach unten, sieht er nach unten, ziehen Sie das Oberlid nach oben. Sehen Sie einen Fremdkörper, so entfernen Sie ihn mit dem Zipfel eines Taschentuchs. Gelingt das Entfernen des Fremdkörpers nicht, waschen Sie das Auge mit lauwarmem Wasser aus. Das Auge dabei ein paar Mal auf- und zumachen. Sitzt ein Fremdkörper im Auge fest, etwa im Bereich der Pupille oder der Iris, so rühren Sie ihn nicht an, er muss vom Augenarzt entfernt werden.
Sind Chemikalien oder Staub ins Auge gelangt, waschen Sie das Auge intensiv aus (Anleitung). Suchen Sie in jedem Fall anschließend sicherheitshalber einen Augenarzt auf.
Bei Anschwellung, wenn das Auge nicht schmerzt, legen Sie eine kühle Kompresse auf das Auge.
Beerenvergiftung
Unkenntnis oder mangelnde Aufsicht sind die häufigsten Ursachen für eine Vergiftung durch Beeren. Auskunft, ob die Pflanzen ungenießbar, giftig oder sogar lebensgefährlich sind, geben die Giftnotrufzentralen telefonisch oder im Internet.
Anzeichen und Beschwerden
- Übelkeit, Erbrechen
- Koliken (wehenartige Krämpfe) und Durchfälle
- Schwindel, Unruhe, Verwirrtheit
- Atemstörungen.
Bei Vergiftungen durch Tollkirsche oder Stechapfel: trockene Schleimhäute, schneller Puls, weite Pupillen.
Bei manchen Vergiftungen, z. B. der Knollenblätterpilzvergiftung, dauert es allerdings bis zu 24 Stunden, bis die ersten Vergiftungsanzeichen auftreten.
Maßnahmen
- Beeren sicherstellen und ins Krankenhaus mitgeben.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Bissverletzungen
Jedes Jahr werden in Deutschland über 20 000 Kinder von Hunden so stark gebissen, dass sie ins Krankenhaus müssen; drei Viertel der Bissverletzungen betreffen Kopf und Gesicht. Da Bisswunden stark von den natürlichen Mundbakterien der „Täter“ verunreinigt sind, heilen sie oft schlecht. Das gilt auch für Menschenbisse sowie Bisse durch Katzen, deren spitze Zähne sich tief ins Fleisch bohren.
Maßnahmen
Sind die Verletzungen leichterer Art, waschen Sie die Wunde mit lauwarmem Wasser und Seife. Bedecken Sie die Wunde mit einer sterilen Auflage oder einem Pflaster. Infizierte Wunden erkennt man an einer Schwellung und Rötung, die sich immer stärker um die Wunde herum ausbreiten. Infizierte und tiefe Bisswunden, besonders solche im Gesicht, sollten vom Arzt versorgt werden; dies ist auch aus rechtlichen Gründen zweckmäßig (Schadenersatz). Gehen Sie deshalb sofort zum Arzt. Oft müssen in solchen Fällen Antibiotika eingenommen werden.
Bisse durch tollwutgefährdete Tiere. Bei Füchsen, aber auch verwilderten Hunden, ist eine Infektion mit dem Tollwuterreger nicht auszuschließen. Besteht Tollwutverdacht, muss der Betroffene innerhalb von 72 Stunden gegen Tollwut geimpft werden. Dies ist die einzige Möglichkeit, die Infektion zuverlässig zu verhindern. Ärzte empfehlen eine Impfung:
- Bei jedem Biss durch ein Wildtier
- Wenn das beißende Tier nicht eingefangen werden konnte
- Wenn sich ein Haustier tollwutverdächtig, also ungewöhnlich zutraulich oder aggressiv, verhält.
Blasen an den Füßen
Im Schuhladen passen sie wie angegossen, nach dem ersten längeren Spaziergang möchte man sie am liebsten in die Ecke werfen: Neue Schuhe machen es den Fersen ihrer Besitzer oft nicht leicht. Das steife Leder scheuert bei jedem Schritt auf der Fersenhaut, die sich je nach Konstitution, Temperatur und Strumpfwerk früher oder später entzündet. Der Mechanismus der Entzündung entspricht dem einer Verbrennung 1. oder 2. Grades mit Blasenbildung und Ablösung der Oberhaut. Zur Vorbeugung gegen Blasen an den Füßen empfiehlt sich, rechtzeitig auf gut eingelaufene Ersatzschuhe umzusteigen und ein spezielles Blasenpflaster dabeizuhaben und aufzukleben.
Maßnahmen
Bei den ersten Anzeichen eines Scheuerns kleben Sie ein Blasenpflaster auf die Stelle (beachten Sie genau die Gebrauchsanweisung!); zusätzlich können Sie die Schuhe wechseln. Sie können dieses Blasenpflaster, das wie eine künstliche Haut wirkt, auch vorsorglich auf die Fersenstellen kleben, die Sie für besonders gefährdet halten. Auch ein faltenfrei aufgetragenes Klebeband kann die Haut vor Schäden schützen. Wenn sich schon eine Blase gebildet hat, so öffnen Sie diese vorsichtig durch einen feinen Schnitt mit einer sauberen Nagelschere und kleben Sie ein Blasenpflaster darauf. Die Blasenhaut jedoch auf keinen Fall abziehen!
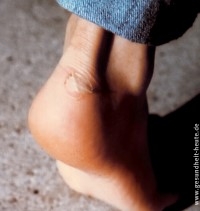
Bluterguss
Wird Unterhaut oder Muskelgewebe durch Stoß- oder Scherkräfte zerquetscht (z. B. am Oberschenkel bei einem Sturz auf die Seite), so kommt es zur Einblutung in das Gewebe, die oft mit einer Schwellung einhergeht. Die Blutansammlung zeigt sich zunächst als rot-violetter Fleck, der innerhalb von zwei Wochen durch den Abbau der Blutkörperchen erst blau und später gelb wird. Besonders gefährlich sind solche stumpfen Stoßverletzungen, wenn das Weichteilgewebe direkt auf einem Knochen liegt. Dabei können auch die Knochen mitverletzt sein, ohne dass der Betroffene etwas merkt.
Ein ringförmiger Bluterguss (blauer Fleck, Hämatom) um die Augen (Monokel- bzw. Brillenhämatom) kann sogar auf einen Schädelbruch hinweisen.
Anzeichen und Beschwerden
- Kleine, rote Punkte und lila-rote Verfärbungen auf der Haut
- Beule oder (flächenhafte) Schwellung einer Körperstelle oder eines größeren Körperteils ohne sichtbare Wunde
- Schockzeichen bei großem Blutverlust (kommt vor allem bei einer Verletzung am Oberschenkel vor).
Maßnahmen
Kühlen Sie die betroffenen Körperstellen durch Umschläge und Eisbeutel. Bei einer großflächigen Schwellung lagern Sie das Körperteil hoch und stellen es ruhig. Tragen Sie heparin- oder arnikahaltige Salben (z.B. Thrombareduct Gel®) auf. Bei schlimmen Blutergüssen oder Schockzeichen Notarzt rufen oder ins Krankenhaus fahren!
Sondertext: Kühlen – so ist es richtig
Durchfall mit Austrocknung
Durchfall (Diarrhoe) kann dem Körper pro Tag über drei Liter Flüssigkeit und Salze entziehen. Unbehandelt sind schwere Durchfälle deshalb lebensbedrohlich und ein Fall für das Krankenhaus.
Die Bedrohung geht dabei vom reinen Flüssigkeits- und Mineralverlust aus (Mineralstoffmangel). Die Verursacher des Durchfalls, verdorbene Lebensmittel oder Bakterien und Viren, sind dagegen in Mitteleuropa für den Kranken nur selten eine Gefahr, da die Giftstoffe und Bakterien nicht in nennenswerter Menge ins Blut übergehen. Auf Fernreisen ist dies unter Umständen anders (Übersicht). Zudem schafft es der Körper fast immer, die Durchfallverursacher durch den heftigen Durchfall, der ja anfangs oft auch mit Erbrechen einhergeht, wieder loszuwerden, bevor sie sich im Darm vermehren und über die Darmschleimhaut in größeren Mengen in den Körper eindringen können.
Besonders gefährdet sind Säuglinge, Kleinkinder, alte Menschen und bereits Erkrankte. Ein Säugling kann bereits nach weniger als 24 Stunden durch Erbrechen und Durchfall in den lebensbedrohlichen Zustand der Austrocknung (Dehydratation, Dehydrierung) geraten.
Anzeichen und Beschwerden
- Mehr als dreimal am Tag heftiger, wässriger, flüssiger Stuhlgang; vor allem anfangs in Kombination mit Erbrechen
- Diffuse oder krampfartige Bauchschmerzen
- Abgeschlagenheit und leichtes Fieber.
Bei voranschreitender Austrocknung:
- Durstgefühl
- Trockene Lippen und trockener Mund
- Dunkler, konzentrierter Urin oder fehlende Urinausscheidung
- Eingesunkene Augen
- Benommenheit.
Bei Säuglingen unter 6–9 Monaten: eingesunkene Fontanelle.
Maßnahmen
- So viel Trinken wie möglich. Wunschgetränke – außer Alkohol – sind erlaubt. Stark säurehaltige und übersüße Getränke sind aber zu meiden (z. B. reine Fruchtsäfte oder auch das immer wieder gegen Durchfall gepriesene Cola). Die bei Durchfallerkrankungen entstehenden Salzverluste können durch Gemüsebrühe oder zweimal täglich eine Messerspitze Salz im Mineralwasser ausgeglichen werden. Insbesondere für Säuglinge und Kleinkinder sind so genannte Rehydrierungslösungen ideal, die Zucker und Salz enthalten (z. B. Elotrans® Pulver oder Oralpädon®). Ähnliche Lösungen können Sie auch selbst herstellen: Nehmen Sie dazu 5 gestrichene Esslöffel Haushaltszucker plus 1,5 gestrichene Teelöffel Kochsalz plus 1 Glas (150 ml) Fruchtsaft. Der Fruchtsaft enthält Kalium (der beste Kaliumlieferant ist Orangensaft). Das Ganze mit stillem Mineralwasser oder abgekochtem Leitungswasser auf etwa 300 ml auffüllen. Die Mischung sollte nicht salziger als Tränen schmecken und nicht länger als einen Tag aufbewahrt werden.
- Falls die Zufuhr von Flüssigkeit nicht möglich ist, rufen Sie umgehend einen Arzt oder bringen Sie den Betroffenen gleich ins Krankenhaus. In schweren Fällen wird eine Infusionsbehandlung im Krankenhaus durchgeführt. Auf keinen Fall sollten Sie Kleinkindern oder älteren Menschen mit schon vorangeschrittener Austrocknung Medikamente gegen Durchfall verabreichen.
- Körperliche Schonung
- Ab dem zweiten oder dritten Tag Aufbaukost: geriebene Äpfel, Zwieback, Salzstangen, Knäckebrot, Haferschleim, Karottensuppe, Joghurt.
Den Durchfall stoppende Medikamente wie z. B. Imodium® sind ein „zweischneidiges Schwert“: Sie sollten, wenn überhaupt, nicht ohne ärztlichen Rat eingenommen werden, weil sie die Verweildauer von Lebensmittelgiften im Darm und damit die Durchfalldauer verlängern können.
Elektrischer Schlag
Im Alltag haben wir es mit zahlreichen Elektrogeräten zu tun: Kaffeemaschine, Schreibtischlampe, Radio usw. Normalerweise ist der Umgang mit diesen Geräten völlig ungefährlich, bisweilen kommt es aber doch zu elektrischen Unfällen, die Erste-Hilfe-Maßnahmen erfordern. 80 % derartiger Stromunfälle ereignen sich mit Geräten oder Einrichtungen mit einer Netzspannung von 230 Volt; sie zählen zu den Niederspannungsunfällen (bis 1 000 Volt) – Ursachen hierfür sind z. B. defekte Geräte, unsachgemäße Anwendung, Spielereien oder Reparaturen von „Hobbyelektrikern“.
Hochspannungsunfälle (über 1 000 Volt) ereignen sich meist durch Missachtung von Warnhinweisen oder Sicherheitsvorschriften, z. B. wenn Hochspannungsmasten oder Eisenbahnwaggons erklettert werden. Die Hauptgefahren eines Stromunfalls sind neben inneren und äußeren Verbrennungen („Strommarken“) Muskelkrämpfe, Störung der Herztätigkeit sowie Schäden an Gehirn und Nervensystem.
In allen Feuchträumen (Küche, Badezimmer usw.) sollten Sie im Umgang mit Elektrogeräten immer vorsichtig sein. Denn Wasser ist ein elektrischer Leiter! Deshalb sollten Sie in der Badewanne nie einen Föhn verwenden.
Maßnahmen
Hat sich der Stromunfall an einem defekten Gerät ereignet, muss sofort der Stromkreis unterbrochen werden, indem Sie den Netzstecker aus der Steckdose ziehen. Wenn dies nicht möglich ist, schalten Sie die Sicherung des Stromkreises aus (im Sicherungskasten).
Berühren Sie einen unter Strom stehenden Menschen niemals mit der Hand solange Strom fließen kann, Sie stehen sonst selbst unter Strom!
Wenn Sie die Stromquelle nicht ausschalten können, versuchen Sie, diese mit einem trockenen, nicht leitenden Gegenstand (Besenstiel oder Gummistiefel) vom Betroffenen wegzuschieben. Stellen Sie sich dabei auf einen nicht leitenden Gegenstand (trockenes Brett oder dicke Zeitung). „Klebt“ der Betroffene an der Stromquelle, hilft manchmal ein Fußtritt mit einem (trockenen) Schuh oder Gummistiefel, um ihn von der Stromquelle zu trennen.
Bei Unfällen im Hochspannungsbereich muss ein Sicherheitsabstand von mindestens fünf Metern zur Spannungsquelle eingehalten werden, da der Strom sonst in Form eines Lichtbogens auf die sich nähernde Person überspringt. Alarmieren Sie so schnell wie möglich den Rettungsdienst; die Rettung des Verunglückten erfolgt ausschließlich durch Fachpersonal.
Vorsorge: FI-Schalter. Zum Schutz vor „elektrischen Schlägen“ sind moderne Gebäude mit Fehlerstromschutzschaltern (FI-Schaltern) ausgestattet. Der FI-Schalter vergleicht die Stärke vom hinfließenden mit der vom zurückfließenden Strom. Wenn Strom fehlgeleitet ist (Fehlerstrom), z. B. wenn er durch einen Menschen fließt, registriert das der FI-Schalter und unterbricht sofort die Stromversorgung – jedoch erst, wenn der fehlgeleitete Strom einen festgelegten Wert erreicht. FI-Schalter garantieren also keine absolute Sicherheit. Beim Berühren eines defekten, spannungsführenden Geräts oder einer defekten Leitung kann u. U. der Wert des Fehlerstroms noch nicht ausreichen, um das Abschalten des FI-Schalters auszulösen. Dann bekommen Sie trotz des FI-Schalters einen elektrischen Schlag.
Unsanierte Altbauten haben keine FI-Schalter daher empfiehlt es sich, pauschal jeden Kontakt mit dem häuslichen 230-Volt-Stromnetz zu meiden, da Lebensgefahr besteht.
Erfrierungen
Bei einer Erfrierung kommt es durch Kälteeinwirkung zur Gewebeschädigung eines Körperteils. Ursache ist die durch die Kälteeinwirkung bedingte mangelnde Durchblutung. Auch wenn Erfrierungen in der heutigen Zeit selten sind, sollte man lange Aufenthalte in kalten Gewässern, längere Skifahrten und Bergwanderungen bei Schnee und Eis nicht unterschätzen. Das Gefährliche an einer Erfrierung ist, dass dabei Körperteile unwiderruflich absterben können. Durch unzureichende Kleidung sind vor allem periphere Körperteile wie Ohren, Nase, Hände, Finger, Zehen und Füße bedroht. Besonders gefährdet sind natürlich Säuglinge und Kleinkinder, aber auch stark alkoholisierte Menschen und solche, die ihre Situation nicht richtig einschätzen können.
Bei Säuglingen und kleinen Kindern kommen lokale Erfrierungen oft dadurch zustande, dass beim Tragen oder auf dem Fahrradsitz z. B. die Hose hochrutscht und der Knöchel dem Wind ausgesetzt ist.
Nicht mit der Erfrierung zu verwechseln ist die Unterkühlung, die den gesamten Körper betrifft; damit ist ein Absinken der Körperkerntemperatur auf unter 35 °C verbunden.
Erfrierungen teilt man in drei Schwere- oder Tiefengrade ein:
- Anzeichen und Beschwerden einer Erfrierung 1. Grades sind blasse, kühle und gefühllose Haut sowie stechende Schmerzen. An den Füßen kommt häufig ein „Gefühl zu kleiner Schuhe“ hinzu. Nach Wiedererwärmung sind die Hautstellen gerötet, jucken oder schmerzen.
- Eine Erfrierung 2. Grades wird oft erst nach der Wiedererwärmung sichtbar: Die Haut ist stark geschwollen und hat eine blaurote oder weißgraue Färbung. Hinzu kommt eine rasche Blasenbildung. Zerreißen die Blasen, tritt Gewebeflüssigkeit aus. Es besteht Infektionsgefahr, da Bakterien über die offene Wundfläche eindringen können.
- Bei der Erfrierung 3. Grades ist das Gewebe abgestorben. Die betroffenen Hautpartien färben sich nach dem Auftauen lederartig-blauschwarz und bleiben gefühllos. Es bilden sich mit Blut gefüllte Blasen.
Maßnahmen
Bei Erfrierungen 1. Grades müssen die betroffenen Stellen zügig erwärmt werden. Dabei sollte es zu keiner weiteren Kälteeinwirkung kommen, da ein wiederholter Wechsel von warm und kalt das Gewebe zusätzlich (stark) schädigt. Öffnen oder entfernen Sie eng anliegende oder nasse Kleidung und Schuhe und decken Sie den Betroffenen mit Decken oder anderen wärmenden Materialien zu. Verabreichen Sie heiße, gezuckerte, nicht alkoholische Getränke. Versuchen Sie, erfrorene Körperteile durch eigene Körperteile zu erwärmen (z. B. Hände in die Achselhöhlen stecken) und den Betroffenen dazu zu bringen, sich zu bewegen. Geeignet ist auch ein halbstündiges Wasserbad mit einer Temperatur von 38–42° C und einem antibakteriellen Zusatz (Octenidin, Jod oder Polyhexanid).
Bei Erfrierungen 2. Grades sollten die erfrorenen Stellen desinfiziert und mit einem trockenen Verband – z.B. mit Brandwundenpäckchen – verbunden werden. Außerdem gilt: Geschlossene Blasen nicht aufstechen, da sie so besser abheilen können. Offene Blasen abtragen, um eine Infektion zu verhindern.
Bei Erfrierungen 3. Grades rufen Sie sofort den Notarzt oder fahren Sie den Betroffenen in die Klinik, oder – wenn möglich – direkt in ein Verbrennungszentrum.
Gefährlich ist das Abreiben der Körperstellen mit Schnee oder das Auftauen durch Feuer oder trockene Hitze (Heizung, Herdplatte). Unterkühlte Körperteile sind gefühllos und es drohen schwere Verbrennungen.
Ertrinken
Ertrinken ist die zweithäufigste unfallbedingte Todesursache von Kindern. Gründe sind mangelnde Beaufsichtigung von Nichtschwimmern und die Panikreaktion von Kleinkindern, die plötzlich in „tieferes“ Wasser geraten. Erwachsene hingegen unterschätzen in offenen Gewässern oft Gefahren wie Strömungen oder Strudel – vor allem unter Alkoholeinfluss. Auch im Wasser plötzlich auftretende Herzinfarkte gehen oft dem Tod durch Ertrinken voraus.
Maßnahmen
Hilferufe oder panisches Umherpaddeln im Wasser sind – auch im städtischen Schwimmbad – ernst zu nehmen. Alarmieren Sie auf jeden Fall sofort den Bademeister oder die Strandwacht. Sind Sie in der Situation alleine und fühlen Sie sich dazu in der Lage, versuchen Sie den Ertrinkenden so schnell wie möglich aus dem Wasser zu holen.
Ist der Gerettete noch bei Bewusstsein, so entfernen Sie die nasse Kleidung und rubbeln ihn vorsichtig trocken. Decken Sie ihn zu und flößen ihm warme Getränke ein. Ist der Betroffene bewusstlos, bringen Sie ihn in die stabile Seitenlage. Wenn Sie einen Atem- und Kreislaufstillstand feststellen, beginnen Sie unverzüglich mit der Wiederbelebung und setzen einen Notruf ab.
Die Annahme, dass bei Ertrinkungsopfern zuerst das Wasser aus der Lunge gepumpt werden muss, ist unsinnig. Wasser dringt in kurzer Zeit weder in die Lunge, noch kann es dort schnell wieder herausgepumpt werden. Auch würde die Zeitspanne des lebensbedrohlichen Sauerstoffmangels nur unnötig verlängert.
Ertrinkende, die noch bei Bewusstsein sind, reagieren bei Rettungsversuchen oft panisch, indem sie sich fest an die Rettungsperson klammern und durch ihr Gewicht den Helfer am Schwimmen hindern oder mit unter Wasser ziehen. Bevor Sie sich selbst ins Wasser begeben, versuchen Sie deshalb immer, zuerst ein Rettungsboot oder weitere Helfer zu alarmieren.
Geben Sie die Wiederbelebungsmaßnahmen auf keinen Fall frühzeitig auf. Beim Ertrinken im kalten Wasser ist eine Wiederbelebung auch bis zu 60 Minuten nach dem Unfall noch sinnvoll, da sich der Sauerstoffbedarf des Gehirns durch eine starke Unterkühlung auf ein Minimum verringert.
Der Notarzt ist immer zu rufen, auch wenn ein Beinahe-Ertrunkener nach kurzer Reanimation wieder atmet und das Bewusstsein wiedererlangt. Die Situation kann sich noch Stunden später – besonders bei Ertrinkungsunfällen im Salzwasser – durch in die Lunge gelangtes (Salz-)Wasser erneut verschlimmern.
Fremdkörper im Gehörgang
Kinder stecken häufig beim Spielen Murmeln, Glasperlen oder andere kleine Spielzeugteile in den äußeren Gehörgang. Bei Erwachsenen sind es oft Ohrstöpsel oder andere Gegenstände, die dem Lärmschutz dienen oder zur Ohrreinigung benutzt werden. Auch Insekten können sich im Gehörgang verfangen.
Zu den typischen Beschwerden zählen:
- Hörminderung
- Juckreiz und Schmerzen im Gehörgang
- Selten: Husten
- Bei längerem Verbleib im Ohr: Schmerzen, Juckreiz und eventuell Ohrenausfluss.
Betroffene sollten am gleichen Tag einen Arzt aufsuchen, wenn
- ein Fremdkörper im Ohr bemerkt oder vermutet wird.
- Schmerzen im Gehörgang auftreten.
Gelangt ein Fremdkörper ins Ohr und bleibt er länger im Gehörgang liegen, kann es zu einer Gehörgangsentzündung kommen. Bei scharfen oder spitzen Fremdkörpern besteht zudem das Risiko, dass sie den Gehörgang verletzen. Dies geschieht vor allem beim Versuch, solche Fremdkörper selbst zu entfernen.
Der Arzt stellt die Diagnose anhand der Erzählung des Betroffenen oder dessen Eltern oder Erzieher. Bei der Untersuchung des äußeren Gehörgangs mit dem Otoskop, einem Ohrentrichter mit Lampe und Lupe, sichtet er einerseits den Fremdkörper und prüft andererseits, ob Schäden am Mittel- oder Innenohr entstanden sind.
Zum Entfernen des Fremdkörpers benutzt der Arzt einen Sauger oder ein spezielles Häkchen. Manchmal spült er den Fremdkörper auch mit Hilfe einer stumpfen Ohrenspritze aus dem Gehörgang aus. Bei Kindern, die noch nicht ruhig halten können, ist unter Umständen eine leichte Narkose nötig. Insekten werden vor dem Entfernen durch ein in das Ohr getropftes Medikament (Lidocain) getötet. Nur selten ist eine operative Entfernung des Fremdkörpers erforderlich.
Nach Entfernung des Fremdkörpers kontrolliert der Arzt den Gehörgang auf Verletzungen, Entzündungen oder Schwellung. Wenn nötig, verschreibt er Ohrentropfen zur Wundheilung.
In aller Regel ist das Problem mit sachgemäßer Entfernung des Fremdkörpers durch den Arzt beendet.
Hinweis: Den Fremdkörper niemals selbst entfernen. Dabei besteht die Gefahr, dass dieser noch tiefer in den Gehörgang rutscht und dort zu Verletzungen führt.
Fremdkörper in der Luftröhre
Die häufigste Ursache von Ersticken sind Fremdkörper, die in der Luftröhre hängen bleiben und die Atemwege verlegen. Vor allem bei zu hektischem Essen kann es vorkommen, dass ein Stück Nahrung versehentlich in die Luftröhre gelangt (d. h. aspiriert wird) und dort stecken bleibt. Mediziner sprechen in diesem Fall von einer Luftwegsobstruktion durch Fremdkörper.
Folge der verlegten Atemwege sind in der Regel krampfhafte Atemversuche und die damit einhergehende heftige und rasche Bewegung des Zwerchfells. Der Betroffene greift sich mit der Hand an den Hals und kann oft nicht mehr sprechen. Er röchelt, kann nicht mehr richtig aus- und einatmen und gerät in Panik. Außerdem kann ein starker Hustenreiz zusammen mit einem pfeifenden Atemgeräusch auftreten. In schweren Fällen kommt es zu einem Atemstillstand und zur Bewusstlosigkeit.
Erstmaßnahmen beim Erwachsenen
Betroffener ist bei Bewusstsein. Ist der Betroffene noch bei Bewusstsein, so stellen Sie sich neben und leicht hinter ihn und beugen seinen Oberkörper nach unten. Während Sie die Brust des Patienten mit einer Hand von vorne unterstützen, geben Sie mit dem Handballen der anderen Hand bis zu fünf energische Schläge zwischen die Schulterblätter. Dies soll beim Betroffenen Hustenstöße auslösen.
Heimlich-Handgriff: Bleibt der Erfolg aus, so kann der Heimlich-Handgriff durchgeführt werden. Der Helfer schlingt von hinten beide Arme um den Leib des Betroffenen, dessen Arme, Kopf und Oberkörper möglichst locker herunterhängen. Der Helfer platziert seine Faust in der Magengegend – also in dem Winkel unterhalb des Brustkorbs. Dann stößt der Helfer mit der Faust die die Bauchdecke ruckartig und kräftig nach hinten und oben – notfalls mehrmals. Dabei kann der Helfer seine zweite Hand zur Unterstützung auf die Faust legen. Durch den Druck, der vom Zwerchfell durch die Luftwege gepresst wird, kann der Fremdkörper aus der Luftröhre gestoßen werden.
Der Heimlich-Handgriff ist allerdings nicht ungefährlich, da es dabei zu inneren Verletzungen sowie zur Verlagerung eines vorher nur teilweise blockierenden Fremdkörpers mit vollständiger Atemwegsverlegung kommen kann. Deshalb darf der Heimlich-Handgriff nie leichtfertig angewendet werden. Kann der Fremdkörper durch den Heimlich-Handgriff nicht beseitigt werden, so versuchen Sie es erneut mit energischen Schlägen zwischen die Schulterblätter.
Betroffener ist bewusstlos. Ist das Opfer bewusstlos, gehen Sie folgendermaßen vor:
- Tätigen Sie den Notruf und beginnen Sie mit der Wiederbelebung.
- Öffnen Sie den Mund des Betroffenen und inspizieren Sie die Mundhöhle. Sichtbare Fremdkörper können Sie vorsichtig mit dem Zeigefinger entfernen. Ein blindes „Herumstochern“ mit dem Finger wird jedoch nicht empfohlen.
- Beginnen Sie beim Bewusstlosen selbst dann mit der Herzmassage, wenn noch Lebenszeichen vorhanden oder ein Puls fühlbar sind. Durch die Kompressionen kann sich der Fremdkörper lösen.
Erstmaßnahmen bei Kindern
Bei Kindern jenseits des Säuglingsalters gelten dieselben Regeln wie für Erwachsene. Auch hier sollten keine Versuche des blinden „Herausfingerns“ des Fremdkörpers unternommen werden, da der Fremdkörper auf diese Weise noch tiefer in die Atemwege gedrückt werden könnte. Ist das Kind noch bei Bewusstsein, so sollte es eine Position einnehmen dürfen, die ihm am bequemsten ist.
Kind ist bei Bewusstsein. Solange das Kind noch hustet und Luft bekommt, sollten keinerlei spezifische Maßnahmen ergriffen werden (kein Entfernen des Fremdkörpers versuchen!). Das Kind wird schnellstmöglich, am besten vom Notarzt, in die Klinik gebracht. Es sollte dabei bequem und möglichst angstfrei gelagert sein, z. B. in den Armen der Mutter.
Sind die Atemwege jedoch stark verlegt (zu erkennen an schwerer Atemnot, schwachem Schreien, ineffektivem Husten oder grauer Hautfarbe), unternehmen Sie Folgendes:
- Geben Sie bis zu fünf Schläge zwischen die Schulterblätter. Beim Kind kann dazu wie beim Erwachsenen vorgegangen werden. Kleinere Kinder und Säuglinge legen Sie dabei am besten in Bauchlage über den Schoß. Wichtig ist dabei, dass der Kopf nach unten gelagert ist (beim Säugling müssen Sie dabei den Kopf gut festhalten).
- Lösen die Rückenschläge den Fremdkörper nicht, so führen Sie auch bei Kindern den Heimlich-Handgriff durch. Dazu knien Sie sich gegebenenfalls hinter das Kind. Bei Säuglingen dagegen wird der Heimlich-Handgriff wegen der Verletzungsgefahr nicht angewendet. Dafür werden feste Brustkompressionen wie bei der Herzdruckmassage vorgenommen. Drehen Sie den Säugling dazu auf den Rücken. Setzen Sie den Handballen wie bei regulären Brustkompressionen auf, allerdings geben Sie jetzt härtere Stöße, dafür aber in größeren Abstand.
- Löst sich der Fremdkörper noch immer nicht, wird wieder mit Rückenschlägen begonnen, und die beschriebenen Maßnahmen werden wiederholt, bis sich der Fremdkörper löst.
Kind ist bewusstlos. Wird das Kind bewusstlos, so:
- Öffnen Sie den Mund und schauen nach Fremdkörpern.
- Entfernen Sie sichtbare Fremdkörper mit dem Finger.
- Machen Sie die Atemwege frei (Kinn anheben, Nacken etwas überstrecken) und beatmen das Kind wie an anderer Stelle beschrieben (Wiederbelebung).
- Falls noch nicht geschehen, rufen Sie bei Erfolglosigkeit nach etwa einer Minute Wiederbelebung den Notarzt.
Fremdkörper in der Nase
Kleine Kinder haben oft Fremdkörper in der Nase, die sie sich beim Spielen ins Nasenloch stecken, z. B. Erbsen, Erdnüsse oder Murmeln. Da die Nasenschleimhäute auf die Reizung durch den Fremdkörper mit einer Schwellung reagieren, ist es oft nicht mehr möglich, den Gegenstand aus der Nase zu entfernen. Auch wenn die Betroffenen oft einen Schreck bekommen und große Angst haben, handelt es sich bei einem Fremdkörper in der Nase nicht um einen Notfall – ein Ersticken ist nicht möglich.
Maßnahmen. Versuchen Sie auf keinen Fall, den Fremdkörper mit spitzen oder scharfkantigen Instrumenten zu entfernen. Die Schleimhaut ist leicht verletzlich und kann stark bluten. Oft hilft es, das nicht betroffene Nasenloch mit dem Finger zuzuhalten und einmal kräftig zu schnäuzen. Steckt der Fremdkörper auch nach mehrmaligen Versuchen immer noch fest, suchen Sie unverzüglich einen HNO-Arzt oder ein Krankenhaus auf.
Fremdkörper in der Scheide oder Harnröhre
Bei Kindern sind es meist Arztspiele, bei erwachsenen Frauen ein vergessener oder „verlorener“ Tampon (z. B. durch Abreißen des Bändchens) – Fremdkörper in der Scheide (Vagina) sind nichts Seltenes. Wenn die Gegenstände stumpf sind, ist die Gefahr von Schäden gering. Ungewöhnlich sind Fremdkörper im After oder in der Harnröhre. Sie sind oft gewollt eingeführt, z. B. bei ungewöhnlichen Sexualpraktiken oder Doktorspielen. Hier ist in jedem Fall der Urologe oder ein Krankenhaus aufzusuchen. Nicht selten dienen Körperöffnungen wie der Enddarm als Versteck von Schmuggelware, hauptsächlich von Drogen.
Anzeichen und Beschwerden
Anzeichen sind ein Fremdkörpergefühl oder Schmerzen im Genitalbereich. Bei einem Fremdkörper in der Scheide kommt es häufig zu blutigem, eventuell unangenehm riechenden Ausfluss. Bei Fremdkörpern in der Harnröhre sind es Schmerzen beim Wasserlassen. Entzündet sich die Harnröhre, so kommt es ebenfalls zu Ausfluss und noch stärkeren Schmerzen.
Maßnahmen
Ein „verlorener“ Tampon kann vorsichtig selbst herausgeholt werden. Gelingt dies nicht, ist ein Frauen- oder Kinderarzt aufzusuchen. Bei allen anderen, feststeckenden Fremdkörpern gilt: Sofort Kinder-, Frauenarzt oder Urologe aufsuchen oder ins Krankenhaus gehen!
Das Anfassen des Genitalbereichs, insbesondere der Scheide, durch (fremde) Erwachsene kann größere Kinder, insbesondere Mädchen, traumatisieren. Fremdkörper sollten am ehesten von den Eltern oder von medizinischem Fachpersonal in Beisein eines Elternteils entfernt werden.
Fremdkörper in Speiseröhre und Magen
Ein Fremdkörper in der Speiseröhre oder im Magen ist in der Regel – im Gegensatz zum Fremdkörper in der Luftröhre – kein Notfall. Kleinere Fremdkörper werden fast immer innerhalb von drei Tagen wieder ausgeschieden.
Größere Fremdkörper können jedoch in der oberen Enge der Speiseröhre stecken bleiben. Betroffen sind typischerweise Kleinkinder, die beim Spielen Münzen, Nüsse oder Spielzeugteile verschlucken. Bei Erwachsenen handelt es sich überwiegend um Fischgräten, Knochensplitter oder Prothesenteile. Je nach Lage und Größe des verschluckten Gegenstands entstehen Beschwerden wie Druckgefühl, Stiche oder Schmerzen in den unteren Rachenabschnitten in Höhe des Kehlkopfs oder hinter dem Brustbein sowie Schluckbeschwerden.
Maßnahmen
Normalerweise helfen dieselben Tipps wie bei Fremdkörpern in der Luftröhre.
Bei verschluckten Heftzwecken, Nadeln oder Knopfbatterien ist zur Sicherheit ein Arzt aufzusuchen, der gegebenenfalls eine Röntgenaufnahme macht. Sitzt die Batterie nach sechs Stunden immer noch im Magen, so entfernt man sie durch eine Magenspiegelung, da sie durch den Magensaft zersetzt würde und ihr giftiger Inhalt austreten könnte. Auch sehr scharfe Gegenstände werden durch eine Magenspiegelung entfernt – gelingt dies nicht, so wird der Arzt trotzdem erst nach einigen Tagen zu einer offenen Operation mit Öffnung der Bauchwand raten, denn viele der Fremdkörper werden trotz ihrer scharfkantigen Form problemlos ausgeschieden.
Verschluckte Münzen werden fast immer innerhalb von ein paar Tagen bis zu einer Woche wieder ausgeschieden – ohne Verletzungen oder Schmerzen. Vergiften wird sich Ihr Kind an einem Cent oder anderem Euro-Kleingeld nicht (dies gilt jedoch nicht für alle Währungen). Wenn Ihr Kind würgt, viel „speichelt“, erbricht oder Schmerzen beim Schlucken oder in der Brust hat, sollten Sie sofort zum Arzt gehen. Auch bei Bauchschmerzen oder Unruhe gehört das Kind in die Klinik – die Münze könnte dann in der Speiseröhre feststecken. Die Münze muss in diesem Fall durch eine Magenspiegelung „herausgefischt“ werden. Das gilt auch, wenn eine größere Münze zwar bis in den Magen gelangt ist, dann aber nicht „weiter“ will. Wenn die Münze nach einer Woche noch immer nicht im Stuhl war, wird wahrscheinlich geröntgt und die Münze gegebenenfalls durch eine Spiegelung geborgen.
Hitzekollaps und Hitzschlag
Hitzekollaps (Hitzeerschöpfung): Tritt infolge starker körperlicher Belastung bei hoher Umgebungstemperatur, großem Schweißverlust und behinderter Wärmeabgabe auf, z. B. durch zu warme Kleidung. Manchmal genügt es schon, wenn es feuchtheiß ist. Gefährdet sind Kinder im Auto bei längeren Fahrstrecken im Sommer, oder wenn sie im geschlossenen Fahrzeug längere Zeit warten müssen. Zum Hitzschlag kommt es durch extreme Wärmezufuhr von außen bei gleichzeitig behinderter Wärmeabgabe, sodass die Schweißproduktion völlig eingestellt wird und die Wärmeregulation entgleist. Ein Hitzschlag ist lebensgefährlich.
Anzeichen und Beschwerden
In beiden Fällen klagt der Betroffene über starken Durst und Mundtrockenheit sowie über Schwindel, Kopfschmerzen und Sehstörungen. Beim Hitzekollaps ist die Haut gerötet und mit Schweiß bedeckt, beim Hitzschlag gerötet, trocken und heiß. Hinzu kommen Erbrechen, schneller Puls und ein hochroter „glühender“ Kopf. Die Körpertemperatur steigt auf über 40 °C, und es drohen Bewusstlosigkeit, Kreislaufkollaps und Schock.
Maßnahmen
Soweit zumutbar, halten Sie den Kopf oder den Körper des Betroffenen unter kaltes oder lauwarmes fließendes Wasser (auch bei Kleinkindern wirkungsvoll). Feuchte Umschläge (T-Shirt oder Hose nass machen) oder Baden in flachem Wasser ist – etwa im Urlaub – genauso wirksam. Bringen Sie den Betroffenen an einen kühlen und schattigen Ort und lagern Sie ihn flach, sobald die Beschwerden abklingen, dann in eine für ihn angenehme Position. Öffnen bzw. entfernen Sie beengende Kleidungsstücke und geben Sie dem Betroffenen ausreichend zu trinken, am besten Mineralwasser oder Wasser mit ein wenig Salz. Bei Schockzeichen wie Blässe, Kaltschweißigkeit oder schnellem Puls bringen Sie den Betroffenen in Schocklage und rufen sofort den Notarzt.
Legen Sie nach einem Hitzschlag auf jeden Fall eine ein- bis dreitägige Erholungspause ein, sonst besteht die Gefahr eines Rückfalls!
Vorsorge. Viel zu trinken ist bei hohen Temperaturen die beste Vorsorgemaßnahme gegen Hitzekollaps und Hitzschlag.
Hämatom
Wird Unterhaut oder Muskelgewebe durch Stoß- oder Scherkräfte zerquetscht (z.B. am Oberschenkel bei einem Sturz auf die Seite), so kommt es zur Einblutung in das Gewebe, die oft mit einer Schwellung einhergeht. Die Blutansammlung zeigt sich zunächst als rot-violetter Fleck, der innerhalb von zwei Wochen durch den Abbau der Blutkörperchen erst blau und später gelb wird. Besonders gefährlich sind solche stumpfen Stoßverletzungen, wenn das Weichteilgewebe direkt auf einem Knochen liegt. Dabei können auch die Knochen mitverletzt sein, ohne dass der Betroffene etwas merkt.
Ein ringförmiger Bluterguss (blauer Fleck, Hämatom) um die Augen (Monokel- bzw. Brillenhämatom) kann sogar auf einen Schädelbruch hinweisen.
Anzeichen und Beschwerden
- Kleine, rote Punkte und lila-rote Verfärbungen auf der Haut
- Beule oder (flächenhafte) Schwellung einer Körperstelle oder eines größeren Körperteils ohne sichtbare Wunde
- Schockzeichen bei großem Blutverlust (kommt vor allem bei einer Verletzung am Oberschenkel vor).
Maßnahmen
Kühlen Sie die betroffenen Körperstellen durch Umschläge und Eisbeutel. Bei einer großflächigen Schwellung lagern Sie das Körperteil hoch und stellen es ruhig. Tragen Sie heparin- oder arnikahaltige Salben (z.B. Thrombareduct Gel®) auf. Bei schlimmen Blutergüssen oder Schockzeichen Notarzt rufen oder ins Krankenhaus fahren!
Insektenstiche
Insektenstiche sind in der Regel ungefährlich. Meist kommt es lediglich zu einer schmerzhaften Rötung und Schwellung sowie zu Juckreiz an der Stichstelle. Eine lebensbedrohliche Situation entsteht hingegen, wenn durch Bienen-, Wespen- oder Hornissenstiche im Mund-Rachen-Raum die Schleimhäute anschwellen und Ersticken droht, oder eine hochgradige Allergie auf ein Insektengift besteht (allergischer Schock).
Maßnahmen
Wespen, Hornissen und Hummeln ziehen ihren Stachel in der Regel aus der Wunde zurück. Bei einem Bienenstich bleibt der Stachel dagegen meist in der Haut zurück. Versuchen Sie, den Stachel mit dem Fingernagel oder einer Messerkante vorsichtig herauszukratzen. Nicht mit einer Pinzette, denn dann könnte die Giftdrüse am oberen Stachelende erneut ausgedrückt werden.
Um einer Entzündung vorzubeugen, sollten die Einstichstellen nicht aufgekratzt werden. Zur ersten Reizlinderung haben sich neben kühlenden Umschlägen auch auf die Stichstelle gelegte Zwiebel- oder Zitronenscheiben oder Kompressen mit verdünntem Essig bewährt. Falls vorhanden, ist die Verwendung von antihistaminikumhaltigen Salben oder Gelen (z. B. Tavegil® Gel, Fenistil® Gel) sinnvoll, am besten frisch aus dem Kühlschrank oder der Kühlbox, denn die niedrigen Temperaturen lindern Schwellung und Juckreiz zusätzlich. Alternativen sind Stifte oder Kühl-Roll-ons, die mit Verdunstungskälte arbeiten, oder sogenannte Stichheiler. Bei letzteren handelt es sich um kleine Geräte, die das Insektengift über einen Wärmeimpuls neutralisieren. Dicke Quaddeln können kurzfristig mit rezeptfreien Hydrocortison-Präparaten behandeln werden.
Bei Insektenstichen im Mund-Rachen-Raum hilft sofortiges Kühlen mit kalten Getränken, Lutschen an Eiswürfeln oder kalte Umschläge (von außen). Tritt keine rasche Besserung ein, ist auf jeden Fall der Notarzt zu verständigen.
Nofallset
Menschen, die eine Insektengiftallergie haben, sollten sich ein Notfallset verschreiben lassen und dieses immer mit sich führen. Es enthält:
- Ein schnell wirksames Antihistaminikum zur oralen Aufnahme (die Dosierung muss alters- und gewichtsabhängig angepasst werden).
- Ein Glukokortikoid zur oralen Aufnahme (Dosierung: 30 ml für Erwachsene und Kinder ab 6 Jahren).
- Einen Autoinjektor mit Epinephrin (Adrenalin) zur subkutanen (unter die Haut) Injektion in den Oberschenkel (Für Kinder gibt es spezielle Adrenalin-Autoinjektoren mit niedrigerer Wirkstoffmenge).
Bei einer Bienen- oder Wespengiftallergie ist zudem eine spezifische Immuntherapie (Hyposensibilisierung) zu erwägen.
Lebensmittelvergiftungen
Werden insbesondere Milchprodukte und Fleisch nicht ausreichend gekühlt, sind sie Nährböden für unerwünschte Bakterien und Pilze. Diese Organismen produzieren Giftstoffe, die auch durch Erhitzen (teils sogar durch Kochen) nicht vernichtet werden. Nach der Nahrungsaufnahme kommt es zu Vergiftungserscheinungen.
Die häufigsten Erreger sind Salmonellen, die die Mehrzahl der Legehennen in sich trägt. Vornehmlich werden sie über Speisen mit rohen Eiern wie selbst gemachte Tiramisu und Mayonnaise übertragen. Von Mensch zu Mensch hingegen wird das Bakterium Staphylococcus aureus übertragen, der zweithäufigste Verursacher von Lebensmittelvergiftungen. Dieses Bakterium ist vor allem in der Großküchenverpflegung ein Problem.
Anzeichen und Beschwerden
- Ungefähr drei Stunden nach der Nahrungsaufnahme heftiges Erbrechen und sofort oder später massive Durchfälle
- Kopf- und Bauchschmerzen
- Durch den Flüssigkeitsverlust möglicherweise Schockzeichen.
Maßnahmen
Gefahr droht in erster Linie durch den Flüssigkeitsverlust; dieser lässt sich oft nur durch Infusionen ausgleichen. Übersteigen Durchfall und Erbrechen ein bestimmtes Maß, sollte der Betroffene deshalb ins Krankenhaus. Insbesondere bei Säuglingen, Kleinkindern und alten Menschen sollte damit nicht gezögert werden.
- Vorsichtig Wunschgetränke, Tee oder Mineralwasser verabreichen
- Falls erforderlich, Schocklage.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Pilzvergiftung
Unkenntnis oder mangelnde Aufsicht sind die häufigsten Ursachen für eine Vergiftung durch Pilze. Auskunft, ob die Pilze ungenießbar, giftig oder sogar lebensgefährlich sind, geben die Giftnotrufzentralen telefonisch oder im Internet.
Anzeichen und Beschwerden
- Übelkeit, Erbrechen
- Koliken (wehenartige Krämpfe) und Durchfälle
- Schwindel, Unruhe, Verwirrtheit
- Atemstörungen.
Bei Vergiftungen durch Tollkirsche oder Stechapfel: trockene Schleimhäute, schneller Puls, weite Pupillen.
Bei manchen Vergiftungen, z. B. der Knollenblätterpilzvergiftung, dauert es allerdings bis zu 24 Stunden, bis die ersten Vergiftungsanzeichen auftreten.
Maßnahmen
- Giftreste sicherstellen und ins Krankenhaus mitgeben.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Platzwunden
Platzwunden entstehen durch plötzliches und heftiges Stoßen oder Hinfallen. Die Haut reißt auf, klafft auseinander und es blutet ziemlich stark, besonders an der Kopfhaut. Wegen der starken Blutung sehen Platzwunden in der Regel gefährlicher aus als sie sind.
Maßnahmen
Kleinere Wunden, die weniger als 5 mm auseinanderklaffen, heilen meist problemlos von selbst, auch auf der Kopfhaut. Tupfen Sie die Wunde mit einem sauberen Tuch oder Gazestück ab. Kleben Sie ein Klammerpflaster oder einen dünnen Pflasterzügel (aus der Apotheke: Steristrip®) oder ein selbst gemachtes Zugpflaster darauf. In ästhetisch sensiblen Bereichen, besonders im Gesicht, sollten die Wunden besser vom Arzt genäht oder geklebt werden, um unschöne Narben zu verhindern.
Quallenbisse
Die Begegnung mit einer Qualle kann äußerst schmerzhaft sein. Ihre langen Fangarme (Tentakeln) sind mit Nesselzellen ausgestattet, die bei Berührung giftiges Sekret absondern; dieser Vorgang wird fälschlich als Quallenbiss bezeichnet. Die an der Nordostküste Australiens vorkommende Seewespe gilt sogar als das giftigste Meerestier der Welt! Aber auch in der Nord- und Ostsee gibt es Quallenarten, z. B. die Feuer- oder Kompassqualle, deren Gift den Menschen verletzen kann.
Maßnahmen
Nach einem Quallenkontakt sollte man sofort ans Ufer schwimmen und die an der Haut hängengebliebenen Fangarme mit Salzwasser befeuchten und mit Sand bestreuen. Danach schabt man sie vorsichtig ab, z. B. mit einer Plastikkarte oder der stumpfen Seite eines Messers. Keinesfalls die Fangarme mit Süßwasser oder Alkohol abwaschen, denn dann könnten noch inaktive Nesselkapseln aufplatzen und den Schmerz verstärken. Sind die Fangarme entfernt, lindern Kältepacks oder Brandgele (z. B. Soventol® Gel, Tavegil® Gel) die Hautreizungen. Aufgeschnittene Tomaten haben sich zur Schmerzlinderung ebenfalls bewährt.
Reinigungsmittelvergiftungen
Betroffen sind vorwiegend Kinder, die Wasch- oder Spülmittel zu sich genommen haben. Die meisten dieser Mittel sind relativ ungiftig. Da sie jedoch zur Schaumbildung neigen, besteht die Gefahr, dass – insbesondere beim Erbrechen – Schaum in die Lunge gelangt. Manche Putzmittel, z. B. aggressive WC-Reiniger oder Entkalker, enthalten Chlor oder andere ätzende Substanzen, sodass eine Verätzung von Mundhöhle und Speiseröhre droht.
Anzeichen und Beschwerden
- Übelkeit, evtl. Durchfall und schaumiges Erbrechen
- Bei ätzenden Stoffen brennende Schmerzen im Mundbereich
- Schluckbeschwerden, vermehrter Speichelfluss
- Ätzspuren an Lippen und Schleimhäuten (schorfige, glasige Aufquellungen, Beläge, auch Blutungen)
- In schlimmen Fällen Atemnot und Schockzeichen.
Maßnahmen
- Sofort Notarzt rufen
- Betroffenen niemals zum Erbrechen bringen
- Oberkörper hochlagern
- Zur Verdünnung der ätzenden Substanz reichlich Wasser zu trinken geben
- Schockbekämpfung.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Schlangenbisse
Schlangenbisse sind in Deutschland und seinen Nachbarländern sehr selten. Die einzigen Giftschlangen Deutschlands – die Kreuzotter und die Aspisviper – sind vom Aussterben bedroht und stehen unter Naturschutz. Beide Arten sind nur noch im südlichen Schwarzwald zu finden. Die in Tümpeln und Feuchtwiesen lebende Ringelnatter ist hingegen völlig ungiftig und beißt nicht. Schlangen sind scheue Tiere und meiden den Kontakt mit Menschen, vor Geräuschen oder kleinen Erschütterungen wie Fußstapfen flüchten sie meist. Vor einem Urlaub in Australien oder den Tropen ist es jedoch sinnvoll, sich über einheimische Schlangenarten und mögliche Maßnahmen bei Bissen zu informieren. In der Regel erkennt man Schlangenbisse an zwei, manchmal auch vier, stecknadelkopfgroßen leicht blutenden Wunden, meist am Arm oder Bein. Je nach Gift können die Symptome sehr unterschiedlich sein, und es ist ratsam, nach einem Schlangenbiss sofort einen Arzt aufzusuchen.
Ersthelfer sollten verhindern, dass sich das Gift im Körper ausbreitet. Aber die Extremität nicht abbinden! Das verstärkt die lokale Schwellung und fördert das Absterben des Gewebes. Richtig ist es, einengende Gegenstände wie Ringe und Armbänder wegen der Ödembildung zu entfernen, die Extremität mit einer Schiene oder Schlinge ruhig zu stellen, mit feuchten Umschlägen zu kühlen und tief zu lagern.
Schnittwunden
Beim Brotschneiden rutscht das Messer ab und schon ist es passiert: Obwohl Schnittwunden tiefer in die Haut gehen und stark bluten, heilen sie in der Regel besser als Schürfwunden. Sie sind sauberer und weniger zerklüftet. Damit sich bei der Heilung möglichst wenig „wildes Fleisch“ und damit Narbengewebe bildet, müssen die Wundränder schon in den ersten Stunden nach dem Unfall, maximal sechs Stunden danach, möglichst nahe zusammengebracht werden. Das kann der Arzt durch Nähen, Klammern oder durch spezielle Klebstoffe (z. B. Fibrinkleber) erreichen.
Maßnahmen
Bei kleineren Schnittwunden können Sie die Wunde mit Steristrip® aus der Apotheke, einem Klammerpflaster oder einem Zugpflaster selbst schließen. Bei stark blutenden oder verunreinigten Schnittwunden sollten Sie jedoch den Arzt aufsuchen oder ins Krankenhaus fahren.
Schürfwunden
Schürfwunden sind Verletzungen der obersten Hautschicht und bluten in der Regel wenig. Vor allem Kleinkinder bringen sie vom Toben auf der Straße oder aus dem Kindergarten mit. Schürfwunden sind nur oberflächlich, dafür meist großflächig, weshalb Verschmutzungen (Schotter, Staub) eine Infektion begünstigen können, was wiederum die Wundheilung verzögert.
Maßnahmen
Leicht verschmutzte Schürfwunden. Sie brauchen gar nichts zu tun – die Desinfektion frischer oberflächlicher Wunden tötet nämlich nicht nur in die Wunde geratene Erreger, sondern schädigt auch die natürliche Hautflora, d. h. die „guten Hautbakterien“, die eindringende Erreger in Schach halten.
Verschmutzte Schürfwunden. Die Wundreinigung ist hier entscheidend, denn da sie meist kaum bluten, bleibt eine Wundreinigung vom Körper selbst eher aus. Reinigen Sie verschmutzte Wunden unter fließendem klaren Wasser. Lose aufliegende Steinchen entfernen Sie am besten vorsichtig mit einer Pinzette. Wenn der Schmerz es zulässt, sollte oberflächlicher Schmutz sogar mit Zahnbürste oder rauem Waschlappen und klarem Wasser entfernt werden. Es gibt auch spezielle Wundreinigungstücher (z. B. von Hansaplast®). (Zur „Anästhesie“ helfen bei Kleinkindern Schokolinsen oder Ähnliches.)
Desinfizieren Sie nun die Wunde und die angrenzenden Hautpartien. Gut ist dazu ein Bad mit wundreinigendem und desinfizierendem Zusatz (z. B. Betaisodona®).
Entzündungshemmend und abschwellend wirkt auch Ringelblumenessenz (Calendula). Sie wird im Verhältnis 1:9 mit Wasser verdünnt. Tauchen Sie ein sauberes Leinen- oder Baumwolltuch – auf die Größe der Wunde zugeschnitten – in die Flüssigkeit. Dann leicht auswringen und zehn Minuten auf die Wunde legen. Erneuern Sie anschließend den Umschlag, und behandeln Sie die Wunde so mehrmals täglich.
Stark verschmutzte Schürfwunden. Tiefer eingedrungene Fremdkörper sowie Schürfwunden bei Menschen mit Durchblutungsstörungen (z. B. Diabetiker) sollte vorsichtshalber der Hausarzt begutachten.
Vorsorge. Einen gewissen Schutz bietet ausreichend reißfeste Kleidung, wie z. B. Jeans, dann bleibt die Wunde zumindest unverschmutzt.
Braucht man ein Pflaster? Hier besteht oft ein Missverständnis: Das Pflaster „heilt“ nicht – es ist der Körper, der die Wunde heilt. Das Pflaster ist nur eine Abdeckung, damit kein Schmutz in die Wunde gerät und die Wunde nicht an der Kleidung klebt. Das gilt auch für den teureren Sprühverband.
Verwenden Sie Wasserstoffsuperoxid (Wasserstoffperoxid) und Jodtinkturen nicht (mehr) zur Wundreinigung, auch nicht bei Schürfwunden. Jodtinkturen können starke allergische Reaktionen auslösen und Wasserstoffsuperoxid dringt in feine Gewebespalten ein und führt dort zu Veränderungen des roten Blutfarbstoffs (Hämoglobin); dadurch können Gefäßverschlüsse (Thromben) entstehen. Auch von Wundbehandlungsmitteln in Puder- oder Salbenform ist abzuraten, da sie den Heilungsverlauf eher behindern als fördern.
Sonnenbrand
Ob beim Strandurlaub oder Faulenzen auf dem eigenen Balkon – bei zu langem Aufenthalt in der Sonne verbrennt die Haut, manchmal sogar so stark, dass eine Verbrennung 2. Grades entsteht. Besonders gefährlich ist die UV-Strahlung am Meer oder im Gebirge, da sie durch Wasser und Schnee zusätzlich reflektiert wird. Trügerisch ist auch Wasser, da 60% der Sonnenstrahlen bei normaler Schwimmtiefe durch das Wasser dringen. Da die Haut gleichzeitig gekühlt wird, merkt der Betroffene die Schädigung der Haut meist erst einige Stunden nach dem Aufenthalt im Wasser. Aber auch indirekte Sonneneinstrahlung – z. B. an bewölkten Tagen oder im Schatten – kann Sonnenbrand verursachen.
Ein starker Sonnenbrand ist immer mit schweren Zellschäden der Haut und letztendlich mit einem erhöhten Hautkrebsrisiko verbunden.
Vorsicht ist auch bei den künstlichen UV-Strahlen der Höhensonne im Solarium geboten.
Anzeichen und Beschwerden
Es kommt zu Brennen, schmerzhafter Rötung und sogar Blasenbildung auf der Haut. Die Symptome beginnen in der Regel 4–8 Stunden nach dem Sonnenbad, der Höhepunkt der Beschwerden ist nach 12–36 Stunden erreicht. Nach einigen Tagen beginnt sich die Haut zu schälen. Bei starkem Sonnenbrand kann es auch zu Übelkeit, Fieber und Kreislaufbeschwerden kommen (Sonnenstich).
Maßnahmen
Vermeiden Sie in jedem Fall jede weitere direkte Sonnenbestrahlung und bedecken Sie die betroffenen Stellen mit leichter Baumwollkleidung. Zur Schmerzlinderung und Kühlung sind feuchte Umschläge mit Kamille, fettende Hautpflegelotionen und das Auftragen von Quark oder Joghurt zu empfehlen. In schweren Fällen helfen Brandgele oder entzündungshemmende Salben (z. B. Soventol® Gel, Tavegil® Gel, Systral® Gel).
Vorsorge. Regelmäßig aufgetragene Sonnenschutzmittel mit ausreichendem Lichtschutzfaktor sind auch an bedeckten Tagen unerlässlich.
Sonnenstich
Beim Sonnenstich kommt es zu einer entzündlichen Reizung und Schwellung der Hirnhäute durch direkte Sonnenbestrahlung auf den unbedeckten Kopf oder Nacken. Die Beschwerden treten oft erst mit zeitlicher Verzögerung auf, z. B. in der einem sonnigen Tag folgenden Nacht, wenn das Hirngewebe anzuschwellen beginnt.
Anzeichen und Beschwerden
Heiße und hochrote Gesichts- und Kopfhaut, im Gegensatz dazu blasse, kühle Körperhaut. Der Betroffene klagt über Abgeschlagenheit, Kopfschmerzen, Schwindel, Übelkeit und Erbrechen. In schweren Fällen kommt es zu hohem Fieber, Krampfanfällen und Bewusstlosigkeit.
Maßnahmen
Bringen Sie den Betroffenen an einen kühlen und schattigen Ort und lagern Sie ihn flach. Übergießen Sie seinen Kopf mit kaltem Wasser; wenn dies nicht zumutbar ist, legen Sie ihm ein tropfnasses Badetuch auf den Kopf.
Vorsorge
Menschen mit Glatze sind besonders sonnenstichgefährdet. Auch am Strand sollte deshalb ein Hut den Schädel bedecken. Ist ein Sonnenstich aufgetreten, empfiehlt sich eine ein- bis dreitägige Erholungspause ohne jede Sonnen- und Hitzeexposition, sonst droht sehr rasch ein Rückfall.
Splitterverletzungen
Splitter[verletzungen] sind harmlos, vorausgesetzt, die Splitter werden rechtzeitig und komplett entfernt. Erwischt man sie nicht (ganz), so eitert die Verletzung und die Splitter werden später mit dem Eiter ausgestoßen.
Maßnahmen
Ziehen Sie den Splitter mit einer Pinzette sofort heraus. Steckt der Splitter fest, versuchen Sie es mit einer mit Alkohol desinfizierten Nähnadel oder lassen Sie die betroffene Körperstelle in einem Seifenbad zehn Minuten einweichen und versuchen Sie dann erneut, den Splitter zu entfernen. Bei größeren und tief sitzenden Splittern ist es ratsam, sie unter lokaler Betäubung vom Arzt entfernen zu lassen. Dabei wird auch der Tetanusimpfschutz geprüft.
Stromunfälle
Im Alltag haben wir es mit zahlreichen Elektrogeräten zu tun: Kaffeemaschine, Schreibtischlampe, Radio usw. Normalerweise ist der Umgang mit diesen Geräten völlig ungefährlich, bisweilen kommt es aber doch zu elektrischen Unfällen, die Erste-Hilfe-Maßnahmen erfordern. 80 % derartiger Stromunfälle ereignen sich mit Geräten oder Einrichtungen mit einer Netzspannung von 230 Volt; sie zählen zu den Niederspannungsunfällen (bis 1 000 Volt) – Ursachen hierfür sind z. B. defekte Geräte, unsachgemäße Anwendung, Spielereien oder Reparaturen von „Hobbyelektrikern“.
Hochspannungsunfälle (über 1 000 Volt) ereignen sich meist durch Missachtung von Warnhinweisen oder Sicherheitsvorschriften, z. B. wenn Hochspannungsmasten oder Eisenbahnwaggons erklettert werden. Die Hauptgefahren eines Stromunfalls sind neben inneren und äußeren Verbrennungen („Strommarken“) Muskelkrämpfe, Störung der Herztätigkeit sowie Schäden an Gehirn und Nervensystem.
In allen Feuchträumen (Küche, Badezimmer usw.) sollten Sie im Umgang mit Elektrogeräten immer vorsichtig sein. Denn Wasser ist ein elektrischer Leiter! Deshalb sollten Sie in der Badewanne nie einen Föhn verwenden.
Maßnahmen
Hat sich der Stromunfall an einem defekten Gerät ereignet, muss sofort der Stromkreis unterbrochen werden, indem Sie den Netzstecker aus der Steckdose ziehen. Wenn dies nicht möglich ist, schalten Sie die Sicherung des Stromkreises aus (im Sicherungskasten).
Berühren Sie einen unter Strom stehenden Menschen niemals mit der Hand solange Strom fließen kann, Sie stehen sonst selbst unter Strom!
Wenn Sie die Stromquelle nicht ausschalten können, versuchen Sie, diese mit einem trockenen, nicht leitenden Gegenstand (Besenstiel oder Gummistiefel) vom Betroffenen wegzuschieben. Stellen Sie sich dabei auf einen nicht leitenden Gegenstand (trockenes Brett oder dicke Zeitung). „Klebt“ der Betroffene an der Stromquelle, hilft manchmal ein Fußtritt mit einem (trockenen) Schuh oder Gummistiefel, um ihn von der Stromquelle zu trennen.
Bei Unfällen im Hochspannungsbereich muss ein Sicherheitsabstand von mindestens fünf Metern zur Spannungsquelle eingehalten werden, da der Strom sonst in Form eines Lichtbogens auf die sich nähernde Person überspringt. Alarmieren Sie so schnell wie möglich den Rettungsdienst; die Rettung des Verunglückten erfolgt ausschließlich durch Fachpersonal.
Vorsorge: FI-Schalter. Zum Schutz vor „elektrischen Schlägen“ sind moderne Gebäude mit Fehlerstromschutzschaltern (FI-Schaltern) ausgestattet. Der FI-Schalter vergleicht die Stärke vom hinfließenden mit der vom zurückfließenden Strom. Wenn Strom fehlgeleitet ist (Fehlerstrom), z. B. wenn er durch einen Menschen fließt, registriert das der FI-Schalter und unterbricht sofort die Stromversorgung – jedoch erst, wenn der fehlgeleitete Strom einen festgelegten Wert erreicht. FI-Schalter garantieren also keine absolute Sicherheit. Beim Berühren eines defekten, spannungsführenden Geräts oder einer defekten Leitung kann u. U. der Wert des Fehlerstroms noch nicht ausreichen, um das Abschalten des FI-Schalters auszulösen. Dann bekommen Sie trotz des FI-Schalters einen elektrischen Schlag.
Unsanierte Altbauten haben keine FI-Schalter daher empfiehlt es sich, pauschal jeden Kontakt mit dem häuslichen 230-Volt-Stromnetz zu meiden, da Lebensgefahr besteht.
Tierbisse
Jedes Jahr werden in Deutschland über 20 000 Kinder von Hunden so stark gebissen, dass sie ins Krankenhaus müssen; drei Viertel der Bissverletzungen betreffen Kopf und Gesicht. Da Bisswunden stark von den natürlichen Mundbakterien der „Täter“ verunreinigt sind, heilen sie oft schlecht. Das gilt auch für Menschenbisse sowie Bisse durch Katzen, deren spitze Zähne sich tief ins Fleisch bohren.
Maßnahmen
Sind die Verletzungen leichterer Art, waschen Sie die Wunde mit lauwarmem Wasser und Seife. Bedecken Sie die Wunde mit einer sterilen Auflage oder einem Pflaster. Infizierte Wunden erkennt man an einer Schwellung und Rötung, die sich immer stärker um die Wunde herum ausbreiten. Infizierte und tiefe Bisswunden, besonders solche im Gesicht, sollten vom Arzt versorgt werden; dies ist auch aus rechtlichen Gründen zweckmäßig (Schadenersatz). Gehen Sie deshalb sofort zum Arzt. Oft müssen in solchen Fällen Antibiotika eingenommen werden.
Bisse durch tollwutgefährdete Tiere. Bei Füchsen, aber auch verwilderten Hunden, ist eine Infektion mit dem Tollwuterreger nicht auszuschließen. Besteht Tollwutverdacht, muss der Betroffene innerhalb von 72 Stunden gegen Tollwut geimpft werden. Dies ist die einzige Möglichkeit, die Infektion zuverlässig zu verhindern. Ärzte empfehlen eine Impfung:
- Bei jedem Biss durch ein Wildtier
- Wenn das beißende Tier nicht eingefangen werden konnte
- Wenn sich ein Haustier tollwutverdächtig, also ungewöhnlich zutraulich oder aggressiv, verhält.
Umgeknickter Fuß
Ein umgeknickter Fuß ist schnell passiert, z. B. beim Fußballspielen oder Springen vom Treppenabsatz. Meist knickt der Fuß nach innen um, wodurch die äußeren Fußgelenkbänder überdehnt werden.
Ob diese Überdehnung durch einen Spezialverband behandelt werden kann, oder ob eventuell sogar ein Knöchelbruch vorliegt, kann nur der Arzt anhand des Untersuchungsbefunds und eines Röntgenbilds entscheiden.
Anzeichen und Beschwerden
- Angeschwollener Knöchel
- Auftreten ist nur noch unter Schmerzen möglich
- Bei starken Schmerzen Übelkeit.
Maßnahmen
Bewegen Sie den Fuß möglichst wenig und legen Sie ihn hoch. Kühlen Sie ihn mit einem Eispack oder mit feuchten Umschlägen und suchen Sie möglichst bald einen Orthopäden auf.
Unterkühlung
Normalerweise schwankt die Körpertemperatur des Menschen zwischen 36,5 und 37,5 °C. Sinkt sie unter 35 °C, spricht man von einer Unterkühlung. Diese betrifft den gesamten Körper, der über längere Zeit mehr Wärme abgibt als er produziert. Unterhalb einer Körpertemperatur von 30 °C besteht Lebensgefahr. Ursachen einer Unterkühlung sind meist Skiunfälle, Lawinenverschüttungen, Bergunfälle bei plötzlichem Wetterumschwung oder ein längerer Aufenthalt in kaltem Wasser.
Anzeichen und Beschwerden
Bei einer leichten Unterkühlung (36–34 °C): Verwirrtheit, Erregung, beschleunigte Atmung, schneller Puls, bläulich-blasse Haut, Kältezittern und Zähneklappern.
Bei starker bis lebensbedrohlicher Unterkühlung (34–30 °C): Zunehmende Teilnahmslosigkeit und Schlafbedürfnis, Verlangsamung von Puls und Atmung, kein Kältezittern mehr, dafür beginnende Muskelstarre, im schlimmsten Fall Atem- und Kreislaufstillstand.
Maßnahmen
Bei einer leichten Unterkühlung bringen Sie den Betroffenen an einen möglichst warmen und windgeschützten Ort und wärmen Sie ihn langsam auf, von der Körpermitte (Körperstamm) hin zu den Gliedmaßen. Entfernen Sie dafür nasse Kleidung und wickeln Sie ihn in warme Decken. Verabreichen Sie dem Betroffenen möglichst viele warme, gezuckerte, aber nicht-alkoholische Getränke. Alkohol erweitert zwar die Gefäße, aber nicht in unterkühlten Körperregionen. Er ist deswegen unbedingt zu vermeiden.
Bei einer lebensbedrohlichen Unterkühlung dürfen keine Aufwärmversuche mehr unternommen werden. Denn erfolgen die Aufwärmversuche unsachgemäß, droht die Körpertemperatur weiter zu sinken, und der Betroffene stirbt. Ist der Unterkühlte bewusstlos, bringen Sie ihn in die stabile Seitenlage und decken Sie ihn zu, um weiterem Auskühlen vorzubeugen. Kontrollieren Sie Atmung und Kreislauf und führen Sie bei entsprechenden Störungen die Wiederbelebung durch. Alarmieren Sie auf jeden Fall schnellstmöglich den Rettungsdienst.
Verbrennungen und Verbrühungen
Am häufigsten ereignen sich Verbrennungen im Haushalt, etwa mit dem Bügeleisen, oder in der Freizeit, z. B. beim Grillen oder bei sonstigem Kontakt mit offenem Feuer. Verbrennungen können auch durch elektrischen Strom entstehen (Stromunfall), durch Reibung (z. B. Rutschen mit nackter Haut auf trockenen Rutschbahnen) und durch Kontakt mit extrem kalten Objekten (z. B. mit flüssigem Stickstoff; dann spricht man auch von Kaltverbrennungen).
Von Verbrühungen spricht man, wenn heiße Flüssigkeiten oder Dämpfe auf die Haut einwirken und sie schädigen.
Verbrennungen werden (wie Erfrierungen auch) in drei Schwere- bzw. Tiefengrade eingeteilt. Dabei spielt auch die Ausdehnung der Verbrennungen eine Rolle. Man benutzt die Neunerregel, bei der die Körperoberfläche (KOF) in ein Vielfaches von 9 aufgeteilt wird: Kopf/Hals und Arm entsprechen je 9 % der KOF, Bein, Rumpf vorn und Rumpf hinten je 18 % der KOF. Die Handfläche des Verletzten entspricht 1 % der KOF. Wenn mehr als 20 % Körperoberfläche, bei Kindern 5 %, verbrannt sind, muss die Verbrennungswunde in einem Krankenhaus behandelt werden.
Die Haut besitzt eine schlechte Wärmeleitfähigkeit. Bei hohen Temperaturen ist es ihr nicht möglich, Wärme gleichmäßig zu verteilen, weshalb es dann zu Schädigungen des Gewebes kommt. Verbrennungen der Körperoberfläche, die ein bestimmtes Maß überschreiten, haben für den Betroffenen nicht nur Konsequenzen an der verbrannten Stelle. Es drohen Volumenmangelschock und Blutvergiftung (Sepsis), verbunden mit dem Funktionsverlust anfänglich völlig unbeteiligter Organe (z. B. akutes Nierenversagen). Aus diesem Grund spricht man dann von der Verbrennungskrankheit. Diese ist auch unter optimaler intensivmedizinischer Therapie nicht immer behandelbar.
Anzeichen und Beschwerden
- Verbrennung 1. Grades: Hautrötung, diskrete Schwellung, Schmerzen (verheilt narben- und folgenlos)
- Verbrennung 2. Grades: Hautrötung, Blasenbildung, starke Schmerzen (verheilt nur manchmal narbenlos)
- Verbrennung 3. Grades: Graue, weiße oder schwarze Haut, im verbrannten Haut- oder Körperteil kein Schmerzempfinden mehr, da die Nervenzellen der Haut zerstört sind (verheilt nur unter Narbenbildung, größere Defekte müssen mit plastisch-chirurgischen Hauttransplantationen geschlossen werden.
Erste-Hilfe-Maßnahmen
Sofortmaßnahmen. Unterbrechen Sie sofort die Hitzezufuhr, indem Sie den Betroffenen mit Wasser übergießen, in Decken einwickeln oder auf dem Boden wälzen. Verbrühte und verbrannte Kleidung sollten Sie an den betroffenen Hautpartien rasch entfernen, sofern sie nicht mit der Haut verklebt ist – mit der Haut verklebte Stücke auf keinen Fall abreißen! Kühlen Sie die betroffenen Körperpartien (nicht den gesamten Patienten) ausgiebig mit fließendem kalten Wasser; dazu reicht Leitungswasser mit einer Temperatur von 10–15 °C, optimal allerdings wäre sterile Kochsalzlösung. Das Kühlen mit Eis, Eiswasser oder -packungen wird nicht empfohlen; es dauert länger, bis es wirkt und zudem drohen Kälteschäden.
Weitere Regeln für das richtige Kühlen: Bei Säuglingen und Kindern besonders vorsichtig kühlen. Nur innerhalb der ersten 15 Minuten mit der Kühlung beginnen und dann nicht länger als 10 Minuten fortfahren. Wichtig ist, dass der Betroffene dabei nicht auskühlt. Kleinere Verbrennungen kühlt man fortlaufend, bis der Schmerz nachlässt. Verbrennungen zweiten oder dritten Grades, bei denen mehr als 20 Prozent der Haut verbrannt sind, werden indes nicht gekühlt – da das die Wärmeregulation des Körpers beeinträchtigt und eine Unterkühlung droht.
Brandwunden sollten am besten mit metallisierten Folien abgedeckt werden – alternativ mit sterilen feuchten Tüchern. Salben, Öle, Pude oder ähnliche Hausmittel dürfen nicht auf die Wunde aufgetragen werden. Auch Brandblasen sollten nicht geöffnet werden, weil sie ein natürlicher Schutz gegen eindringende Bakterien sind.
Wann zum Arzt
Vom Verbrennungsgrad und dem Allgemeinzustand des Betroffenen hängt ab, ob der Notarzt gerufen werden muss, um den Betroffenen ins Krankenhaus transportieren zu lassen – oder ob ein Termin beim Hausarzt ausreicht.
- Die meisten erstgradigen Verbrennungen und auch einzelne Brandblasen können problemlos zu Hause behandelt werden. Betreffen sie das Gesicht oder die Genitalien und sind Sie nicht sicher, ob es sich wirklich nur um erstgradige Verbrennungen handelt, suchen Sie den Notdienst auf.
- Bei zweitgradigen Verbrennungen – hier sieht der Wundgrund weißlich aus – sollten Sie zum Arzt, wenn sich an mehreren Stellen Blasen bilden, insbesondere dann, wenn mehr als 2–3 % der Körperoberfläche verbrannt oder verbrüht sind. Die fachärztliche Behandlung kann der Bildung ästhetisch und funktionell ungünstiger Narben entgegenwirken, indem der Arzt die Wunden chirurgisch säubert oder sogar Hauttransplantationen vornimmt.
- Sind mehr als 10 % der Körperoberfläche betroffen, erfordert dies im Allgemeinen eine stationäre Behandlung.
- Alle drittgradigen Verbrennungen (also wenn die verbrannte Stelle schwarz oder aber weiß und gefühllos ist) müssen sofort vom Arzt behandelt werden.
- Auch wenn es zu einer Inhalation von heißem Rauch kam, sollten Sie einen Arzt konsultieren.
Der Betroffene darf nicht allein gelassen werden, denn noch Stunden später droht die Entwicklung eines Schocks. Verletzte mit größeren Brandwunden sollten immer ins Krankenhaus, denn Brandwunden heilen schlecht, und Komplikationen wie Hauteiterungen und Infektionen werden leicht unterschätzt.
Nachbehandlung
Vor allen Dingen sollte die verheilte Wunde nicht der Sonnenstrahlung ausgesetzt werden. Das schädigt nur die empfindliche Haut und führt zu unschönen Pigmentierungen. Der Sonnenschutz sollte bei Verbrennungen im Gesicht und an den Händen etwa durch Cremes mit hohem Lichtschutzfaktor und ähnlichem unterstützt werden. Eine intensive Hautpflege wird grundsätzlich empfohlen.
Vergiftungen
Vergiftungen kommen weitaus häufiger vor, als man annimmt. Allein in Deutschland vergiften sich jährlich 30 000 Kinder, meist durch herumliegende Medikamente, aggressive Putzmittel oder Pflanzenschutzmittel. Häufigste Ursache bei Erwachsenen ist der Selbstmordversuch (~ 85 % aller Vergiftungen), an zweiter Stelle stehen Vergiftungen durch gefährliche Arbeitsstoffe.
Giftnotrufzentralen in Deutschland, Österreich und in der Schweiz geben Auskunft, ob bestimmte Substanzen giftig sind und wie gefährlich der Kontakt mit ihnen ist. Sie geben auch konkrete Anweisungen, was Sie tun sollen.
Arzneimittelvergiftungen
Beim Selbstmordversuch nehmen Betroffene meist eine Überdosis Medikamente (Schlaftabletten) zu sich, häufig in Kombination mit viel Alkohol. Bei rechtzeitiger Einweisung ins Krankenhaus (Auspumpen des Magens) kann der Mensch gerettet werden. Bedrohlich sind aber Vergiftungen mit einigen Schmerzmitteln wie z. B. Paracetamol (Ben-u-ron®).
Anzeichen und Beschwerden
- Bewusstseinstrübung, Bewusstlosigkeit
- Atem- und Kreislaufstörungen
- Übelkeit, Erbrechen, Durchfälle
- Komaähnlicher Tiefschlaf
- Unkoordiniertes Sprechen und Lallen.
Maßnahmen
- Notarzt rufen
- Giftreste sicherstellen und ins Krankenhaus mitgeben.
Helfen auch bei Suizidversuch?
Auch bei einem Selbstmordversuch besteht die Pflicht, Erste Hilfe zu leisten. Einen Menschen, der beschlossen hat, mit seinem Leben Schluss zu machen, aus seinem Koma zu reißen, ihm den Magen auszupumpen und auf einer geschlossenen psychiatrischen Station unterzubringen – verstößt das nicht gegen das Selbstbestimmungsrecht eines jeden Menschen?
Die Frage ist berechtigt, aber die Rechtsprechung geht davon aus, dass ein Selbstmordwilliger seine Tat nicht bis zum Ende durchführen will und fordert deshalb das Recht, ja die Pflicht, auf lebensrettende Maßnahmen im Sinne einer „Geschäftsführung ohne Auftrag“. Dies entspricht auch der Lebenserfahrung. Die meisten Menschen, die einen Selbstmordversuch überlebt haben, sind – nach einer gewissen Zeit – dankbar dafür, gerettet worden zu sein.
Lebensmittelvergiftungen
Werden insbesondere Milchprodukte und Fleisch nicht ausreichend gekühlt, sind sie Nährböden für unerwünschte Bakterien und Pilze. Diese Organismen produzieren Giftstoffe, die auch durch Erhitzen (teils sogar durch Kochen) nicht vernichtet werden. Nach der Nahrungsaufnahme kommt es zu Vergiftungserscheinungen.
Die häufigsten Erreger sind Salmonellen, die die Mehrzahl der Legehennen in sich trägt. Vornehmlich werden sie über Speisen mit rohen Eiern wie selbst gemachte Tiramisu und Mayonnaise übertragen. Von Mensch zu Mensch hingegen wird das Bakterium Staphylococcus aureus übertragen, der zweithäufigste Verursacher von Lebensmittelvergiftungen. Dieses Bakterium ist vor allem in der Großküchenverpflegung ein Problem.
Anzeichen und Beschwerden
- Ungefähr drei Stunden nach der Nahrungsaufnahme heftiges Erbrechen und sofort oder später massive Durchfälle
- Kopf- und Bauchschmerzen
- Durch den Flüssigkeitsverlust möglicherweise Schockzeichen.
Maßnahmen
Gefahr droht in erster Linie durch den Flüssigkeitsverlust; dieser lässt sich oft nur durch Infusionen ausgleichen. Übersteigen Durchfall und Erbrechen ein bestimmtes Maß, sollte der Betroffene deshalb ins Krankenhaus. Insbesondere bei Säuglingen, Kleinkindern und alten Menschen sollte damit nicht gezögert werden.
- Vorsichtig Wunschgetränke, Tee oder Mineralwasser verabreichen
- Falls erforderlich, Schocklage.
Vergiftungen durch Pilze, Pflanzen und Beeren
Unkenntnis oder mangelnde Aufsicht bei Kindern sind die häufigsten Ursachen für eine Vergiftung durch Beeren, Pflanzen und Pilze. Auskunft, ob die Pflanzen oder Pilze ungenießbar, giftig oder sogar lebensgefährlich sind, geben die Giftnotrufzentralen telefonisch oder im Internet.
Anzeichen und Beschwerden
- Übelkeit, Erbrechen
- Koliken (wehenartige Krämpfe) und Durchfälle
- Schwindel, Unruhe, Verwirrtheit
- Atemstörungen.
Bei Vergiftungen durch Tollkirsche oder Stechapfel: trockene Schleimhäute, schneller Puls, weite Pupillen.
Bei manchen Vergiftungen, z. B. der Knollenblätterpilzvergiftung, dauert es allerdings bis zu 24 Stunden, bis die ersten Vergiftungsanzeichen auftreten. Das macht die Vergiftung nicht weniger harmlos. Der weiße Knollenblätterpilz ist der giftigste von allen europäischen Pilzarten – schon ein einziger verzehrter Pilz kann tödlich sein.
Maßnahmen
- Giftreste sicherstellen und ins Krankenhaus mitgeben.
Reinigungsmittelvergiftungen
Betroffen sind vorwiegend Kinder, die Wasch- oder Spülmittel zu sich genommen haben. Die meisten dieser Mittel sind relativ ungiftig. Da sie jedoch zur Schaumbildung neigen, besteht die Gefahr, dass – insbesondere beim Erbrechen – Schaum in die Lunge gelangt. Manche Putzmittel, z. B. aggressive WC-Reiniger oder Entkalker, enthalten Chlor oder andere ätzende Substanzen, sodass eine Verätzung von Mundhöhle und Speiseröhre droht.
Anzeichen und Beschwerden
- Übelkeit, evtl. Durchfall und schaumiges Erbrechen
- Bei ätzenden Stoffen brennende Schmerzen im Mundbereich
- Schluckbeschwerden, vermehrter Speichelfluss
- Ätzspuren an Lippen und Schleimhäuten (schorfige, glasige Aufquellungen, Beläge, auch Blutungen)
- In schlimmen Fällen Atemnot und Schockzeichen.
Maßnahmen
- Sofort Notarzt rufen
- Betroffenen niemals zum Erbrechen bringen
- Oberkörper hochlagern
- Zur Verdünnung der ätzenden Substanz reichlich Wasser zu trinken geben
- Schockbekämpfung.
Weiterführende Informationen
- Notrufnummern von Giftinformationszentralen (immer aktuell auf www.giftnotruf.de unter der Rubrik Patienteninfo/Übersicht Giftnotrufe; alle Zentralen sind rund um die Uhr besetzt):
- Berlin-Brandenburg (030) 19240
- Bonn (0228) 19240
- Erfurt (0361) 730730
- Freiburg (0761) 19240
- Göttingen (0551) 19240
- Homburg/Saar (06841) 19240
- Mainz (06131) 19240
- München (089) 19240
- Nürnberg (0911) 3982451
- Für die Schweiz ist der Giftnotruf in Zürich zuständig: erreichbar über Giftnotruf 145 (ohne Vorwahl) oder (01) 2515151(www.toxi.ch).
- www.meb.uni-bonn.de/giftzentrale/pilzidx.html – Website der Informationszentrale gegen Vergiftungen der Universität Bonn: Hier finden Sie Informationen über Pilze.
Verätzungen
Verätzungen sind durch Säuren und Laugen verursachte Gewebezerstörungen. Sie treten im Bereich von Mund, Speiseröhre, Magen, Haut und Augen auf. Häufigste Ursache für eine Verätzung – insbesondere bei Kindern – ist der fahrlässige Umgang mit ätzenden Substanzen, zum Beispiel mit Pflanzenschutzmitteln oder starken Reinigungsmitteln.
Maßnahmen. Spülen Sie die betroffene Hautfläche sofort und ausgiebig unter fließendem Wasser. Notfalls helfen auch andere Flüssigkeiten wie Milch oder Sprudel, aber keine alkoholhaltigen Flüssigkeiten. Falls keine Flüssigkeit zur Hand ist, tupfen Sie die ätzende Substanz vorsichtig ab. Verwenden Sie hierzu möglichst sterile Wundauflagen oder saubere Stofftücher.
Geben Sie das Behältnis oder die Verpackung des Ätzmittels unbedingt mit in die Klinik, da es für die Weiterbehandlung wichtig ist, die Substanz zu kennen. Denken Sie auch an den Eigenschutz und versuchen Sie, mit dem Giftstoff und der Spülflüssigkeit selbst nicht in Kontakt zu geraten. Im Zweifelsfall Gummihandschuhe anziehen!
Bei Verätzungen des Munds, der Speiseröhre oder des Magens den Betroffenen niemals zum Erbrechen bringen!
Wunden, blutende
Je nachdem, wie stark offene Wunden bluten, werden unterschiedliche Maßnahmen ergriffen.
Leichte Blutungen hören innerhalb von 5–10 Minuten von selbst auf. Blutet die Wunde nach 10 Minuten noch immer, drücken Sie ein steriles Gazestück oder ein sauberes Stück Stoff auf die Wunde. Sobald die Blutung aufhört, decken Sie die Wunde mit einem Pflaster ab.
Stärkere Blutungen sind erkennbar daran, dass die Kleidung durchnässt wird. Entfernen Sie zunächst die Kleidung. Spritzt Blut aus der Wunde oder „pulsiert“ die Blutung, so ist eine Schlagader (Arterie) getroffen, bei einer langsam „sickernden“ Blutung ist wahrscheinlich eine Vene verletzt.
Drücken Sie ein Verbandspäckchen oder ein sauberes Taschentuch auf die blutende Stelle, am besten mit dem Handteller, mit festem und nicht nachlassendem Druck. Blutet es durch die verwendete Auflage, legen Sie eine weitere Lage darüber. Lassen Sie aber die durchgeblutete Auflage auf der Wunde, da sich darunter oft schon einzelne Gerinnsel geformt haben, die Sie mit der Auflage abziehen würden. Legen Sie keine Watte oder Zellstoff direkt auf die Wunde, diese losen Materialien verkleben und verunreinigen die Wunde zusätzlich.
Bei sehr starken Blutungen sollten Sie den blutenden Körperteil hochlagern, also über dem Niveau des Herzens. Dadurch nimmt der Druck in den Gefäßen etwas ab. Manchmal wird bei starken Blutungen empfohlen, die Gliedmaße „abzubinden“, um das Blut zurückzustauen.
Wird die Manschette beim Abbinden zu eng angelegt, fließt überhaupt kein Blut mehr, wodurch die Gliedmaße geschädigt werden kann. Das Aufstauen ist deshalb nur gerechtfertigt, wenn eine Gliedmaße ganz abgetrennt ist.
Wunden, infizierte
Jede Wunde ist mit Bakterien infiziert. Normalerweise dringen schon nach wenigen Stunden Abwehrzellen des Immunsystems zu Millionen in das Wundgebiet ein und machen alle vorhandenen Mikroorganismen unschädlich. Sind Wunden aber stark verschmutzt, etwa nach Stürzen auf das blanke Knie, gelingt dies nicht immer. Dies passiert besonders leicht Menschen, die unter Diabetes oder Durchblutungsstörungen leiden – denn hier arbeitet die lokale Immunabwehr nur sehr eingeschränkt.
Infizierte Wunden erkennt man an der zunehmenden Schwellung und Rötung, die sich an den Wundrändern und um die Wunde herum ausbreiten. Die Wunde beginnt zu eitern und (wieder) zu schmerzen. Oft schwillt auch ein benachbarter Lymphknoten an und wird druckempfindlich. Bildet sich ein rötlicher Streifen von der Wunde ausgehend in Richtung Herzen, oder kommt Fieber hinzu, so hat sich die Infektion weiter ausgebreitet und es droht eine Blutvergiftung (Sepsis).
Maßnahmen
Größere infizierte Wunden müssen vom Hausarzt behandelt werden. Dies gilt besonders für vorgeschädigtes Gewebe wie z. B. bei einem offenen Bein oder beim diabetischen Fuß.
Kleinere infizierte Wunden können selbst behandelt werden: Baden Sie die Wunde in (lauwarmem) Wasser mit desinfizierendem Zusatz (z. B. Betaisodona® Lösung). Versorgen Sie sie danach mit einer desinfizierenden Salbe (z. B. Betaisodona® Salbe) und einem Verband.
Wiederholen Sie diese Maßnahme täglich, bis sich die Wunde geschlossen hat. Silberhaltige Wundauflagen fördern die Wundheilung und beugen einer bakteriellen Infektion vor. Die Leitlinien empfehlen Silberverbände bei Dekubitus, Ulcus cruris, diabetischem Fußsyndrom, Verbrennungen und transplantierter Haut. Nicht verwendet werden sollten Silberverbände hingehen bei sterilen Operationswunden sowie während Schwangerschaft und Stillzeit.
Wunden, offene
Je nachdem, wie stark offene Wunden bluten, werden unterschiedliche Maßnahmen ergriffen.
Leichte Blutungen hören innerhalb von 5–10 Minuten von selbst auf. Blutet die Wunde nach 10 Minuten noch immer, drücken Sie ein steriles Gazestück oder ein sauberes Stück Stoff auf die Wunde. Sobald die Blutung aufhört, decken Sie die Wunde mit einem Pflaster ab.
Stärkere Blutungen sind erkennbar daran, dass die Kleidung durchnässt wird. Entfernen Sie zunächst die Kleidung. Spritzt Blut aus der Wunde oder „pulsiert“ die Blutung, so ist eine Schlagader (Arterie) getroffen, bei einer langsam „sickernden“ Blutung ist wahrscheinlich eine Vene verletzt.
Drücken Sie ein Verbandspäckchen oder ein sauberes Taschentuch auf die blutende Stelle, am besten mit dem Handteller, mit festem und nicht nachlassendem Druck. Blutet es durch die verwendete Auflage, legen Sie eine weitere Lage darüber. Lassen Sie aber die durchgeblutete Auflage auf der Wunde, da sich darunter oft schon einzelne Gerinnsel geformt haben, die Sie mit der Auflage abziehen würden. Legen Sie keine Watte oder Zellstoff direkt auf die Wunde, diese losen Materialien verkleben und verunreinigen die Wunde zusätzlich.
Bei sehr starke Blutungen Lagern Sie den blutenden Körperteil hoch, also über dem Niveau des Herzens. Dadurch nimmt der Druck in den Gefäßen etwas ab. Manchmal wird bei starken Blutungen empfohlen, die Gliedmaße „abzubinden“, um das Blut zurückzustauen.
Wird die Manschette beim Abbinden zu eng angelegt, fließt überhaupt kein Blut mehr, wodurch die Gliedmaße geschädigt werden kann. Das Aufstauen ist deshalb nur gerechtfertigt, wenn eine Gliedmaße ganz abgetrennt ist.
Zeckenbisse
Zeckenbisse sind schmerzlos und werden deshalb meistens zufällig oder erst beim abendlichen Absuchen entdeckt. Zecken sind parasitisch lebende Milben, die im Gras, auf Sträuchern und im Gestrüpp darauf „lauern“, dass ein geeigneter Wirt (Mensch, Katze, Hund) vorbeistreift. Bevorzugt suchen sie feuchtwarme Körperregionen auf, so z. B. Achselhöhlen und Leistenbeugen. Einmal festgesaugt, leben sie bis zu sechs Tage vom Blut des Wirts, bevor sie abfallen.
Zecken sind deshalb so tückisch, weil sie durch ihren Biss zwei gefährliche Infektionen übertragen, nämlich die Borreliose und die Frühsommer-Meningoenzephalitis (FSME, durch einen Virus ausgelöste Hirnhautentzündung). Die Übertragung erfolgt durch virus- bzw. bakterienhaltigen Zeckenspeichel, der durch den Biss in größerer Menge in die Wunde gelangt. Vorsicht ist vor allem im Sommer auf Wiesen und unter Sträuchern geboten.
Ob nach einem Zeckenbiss vorbeugend Antibiotika gegen eine Übertragung von Borrelien genommen werden sollen (z. B. einmalig 200 mg Doxycyclin), wird unterschiedlich beurteilt. Zumindest in manchen Hochrisikogebieten in den USA wird es von Experten als sinnvoll erachtet. Geeignete Studien für die Situation hierzulande fehlen aber, und die entsprechenden Fachgremien raten bisher zu keiner generellen vorbeugenden Einnahme.
Maßnahmen
Zeckenentfernung. Falls sich eine Zecke festgesaugt hat, entfernen Sie diese möglichst schnell:
- Greifen Sie die Zecke am besten mit einer Pinzette oder einer speziellen Zeckenzange aus der Apotheke so nah wie möglich an ihrem Kopf und ziehen Sie sie vorsichtig heraus. Beim häufig empfohlenen Herausdrehen besteht die Gefahr, dass der Körper vom Kopf abgedreht wird.
- Wird der Kopf abgerissen und bleibt stecken, versuchen Sie mit dem Rand einer Kreditkarte (vorher mit Seife und Wasser säubern) den Kopf „abzukratzen“. Funktioniert das nicht, lassen Sie den Kopf stecken. Es entsteht dann eine leichte Entzündung, und der Zeckenkopf wird später von selbst abgestoßen. Waschen Sie die Stelle mit warmem Wasser und Seife ab.
- Verwenden Sie auf keinen Fall einen glühenden Streichholzkopf, Vaseline, Alkohol, Öl, Klebstoff oder Nagellack zum Abtöten der Zecke. Möglicherweise sondert die Zecke dann noch mehr Speichel in die Bissstelle ab, was die Infektionsgefahr erhöht.
Vermeiden Sie in den nächsten Tagen körperliche Anstrengungen und beobachten Sie die Bissstelle während der nächsten drei Wochen. Bildet sich eine flächige Rötung, die sich langsam ausbreitet, gehen Sie zum Haus- oder Kinderarzt, es handelt sich dann wahrscheinlich um die von der Zecke verursachte Wanderröte (Erythema migrans).
Vorsorge. Vermeiden Sie konsequent den Kontakt mit Zecken:
- Benutzen Sie zum Liegen und Sitzen im Freien eine Unterlage.
- Meiden Sie Unterholz oder Gebüsch in den Monaten März bis August.
- Tragen Sie feste Schuhe und langärmelige, helle, einfarbige Kleidung.
- Verwenden Sie Insektenschutzmittel.
- Suchen Sie nach einem Tag im Freien den Körper nach Zecken ab und duschen Sie.

